Radiation injury
ชนิดของกัมมันตภาพรังสี (ionizing
radiation)
- Alpha particles (+2): มีอำนาจทะลุทะลวงต่ำ ไม่สามารถผ่านชั้นหนังกำพร้าได้ แต่อาจเกิดอันตรายจากรังสีชนิดนี้เข้าไปในร่างกาย (internal contamination)
- Beta particles (-1): สามารถผ่านไปในอากาศได้หลายเมตร ผ่านชั้นผิวหนังได้ 8 มม. ทำให้เกิดแผล burn ได้
- Positron (+1): เมื่อชนกับอิเล็กตรอนจะปล่อยรังสีแกมมาหรือโฟตอน ต้องใช้ตะกั่ว เหล็กหรือคอนกรีตมากำบัง แหล่งที่มาได้แก่ PET scan
- Neutrons (0): เป็นอนุภาคไม่มีประจุไฟฟ้า มีอำนาจทะลุทละลวงสูง ทำให้เกิด whole-body irradiation ต้องใช้ฮีเลียม น้ำหรือพาราฟินเป็นฉากกำบัง พบได้จากโรงไฟฟ้านิวเคลียร์ โรงงานอาวุธ
- Gamma/x-ray (0): สามารถผ่านไปในอากาศได้หลายเมตร ผ่านชั้นผิวหนังได้หลายเซนติเมตร ทำให้เกิด whole-body irradiation ต้องใช้ตะกั่วหรือคอนกรีตเป็นฉากกำบัง
- ความแรงของต้นกำเนิดรังสี (Radioactivity): หน่วย เบคเคอเรล (becquerel-Bq) หรือ หน่วยคูรี (curie-Ci)
- ปริมาณการเกิดไอออนไนซ์ในอากาศจากการฉายรังสีแกมมาและรังสีเอ็กซ์: หน่วยเรินเกนท์ (roentgen-R)
- ปริมาณของพลังงานที่ร่างกายดูดกลืนไว้เมื่อรังสีทำปฏิกิริยากับร่างกาย (absorbed dose): หน่วยเกรย์ (gray-Gy) หรือ หน่วย rad (100 rad = 1 Gy)
- ปริมาณรังสี equivalent dose คือ ปริมาณ absorbed dose คูณกับ ค่าถ่วงน้ำหนักความรุนแรงของรังสีแต่ละชนิด (radiation weighting factor-WR) หน่วย rem หรือ Sievert (100 rem = 1 Sv) ซึ่งรังสี beta, gamma และ x-ray มี WR = 1 ทำให้ 1 rem = 1 rad
Radiation exposure แบ่งออกเป็น
- External irradiation คือการที่ได้รับแสงรังสี เช่นเดียวกับการ CXR ในกลุ่มนี้ไม่ต้อง decontaminate
- Contamination คือการสัมผัส radioactive materials ในรูป gases, liquids หรือ solids อาจจะเฉพาะภายนอกที่ผิวหนัง หรือเข้าไปสู่ภายในร่างกาย (incorporation)
Emergency department notification ได้แก่
- ประเภทของสาธารณภัยที่เกิดขึ้น
- จำนวนและความรุนแรงของผู้ประสบภัย
- ประเภทของรังสีที่ได้รับ (Irradiated, externally contaminated, internally contaminated)
- ชนิดของ radioactive material
- ตรวจรังสีของผู้ประสบภัยที่จุดเกิดเหตุได้หรือไม่
- มีอันตรายอย่างอื่นร่วมด้วยหรือไม่ (chemical, corrosive)
Emergency department preparation
- Activated Radiological Emergency Response Team (ประกอบด้วย Team coordinator, Emergency physician, Triage, Recorder, Radiation safety officer, Nurse, Public information, Administrator, Security, maintenance, Lab technician)
- เตรียมพื้นที่ให้เพียงพอ นำสิ่งของที่ไม่เกี่ยวข้องกับการรักษาออกหรือใช้ถุงพลาสติกคลุม ควบคุมทางเข้าออก ใช้วัสดุมาปูพื้น (อาจใช้ม้วนกระดาษ) และติดเทปไว้กับพื้น ตั้งแต่ทางเดิน ห้อง decontamination ห้อง treatment และใช้เชือกกั้นไว้เป็นสัดส่วนให้ชัดเจน เตรียมถุงพลาสติกไว้ให้พอใช้ กั้นคนที่ไม่เกี่ยวข้องออกนอกพื้นที่
- Personal protective equipment ได้แก่ ใส่ scrub suit, gown, mask, cap, eye protection, surgical gloves 2 ชั้น, water proof shoe covers, water proof apron และปิดรอยต่อด้วยเทปกาว; radiation dosimeter; ไม่แนะนำให้ใส่ lead aprons เพราะไม่สามารถกัน gamma rays ได้และทำให้เกิด false sense of security
เมื่อมีผู้ป่วยที่ปนเปื้อนรังสีมาที่โรงพยาบาล
- ให้ทีม RSO (radiation safety officer) มาตรวจวัดปริมาณรังสีของผู้ป่วย รวมถึงของบุคลากรที่นำส่งผู้ป่วย รถพยาบาลและเครื่องมือทางการแพทย์
 |
| Geiger counter; ภาพจาก orau.gov |
 |
| เลือก "Fast response" แล้วเลื่อน probe ห่าง skin 1/2-1 inch เร็ว 1 inch/sec แล้วใช้ Slow response ตรวจดูตรงที่มี clicks มากที่สุด |
 |
| เมื่อตรวจด้านหน้าเสร็จให้หันหลังตรวจ; US Department of Health and Human Services Radiation Emergency Medical Management (2014). |
***บุคลากรให้ยึดหลัก ALARA (as low as reasonably achievable) คือ Time ให้เวลา expose สั้นที่สุด, Distance หลีกเลี่ยงการสัมผัสโดยตรง, Shielding ใช้อุปกรณ์กำบัง
- ผู้ป่วยที่มีการปนเปื้อนรังสี หรือในรายที่ยังไม่ได้วัดปริมาณรังสีเพราะต้องให้การรักษาด่วน (อาจทำ brief radiological survey ก่อน โดยถือว่าปนเปื้อนถ้ารังสีสูงกว่า background radiation level) ให้เข้าไปยังสถานที่ที่เตรียมไว้ (**ปกติ ground level ประมาณ 0.2 micro Sv/hr)
- บันทึกบริเวณที่ปนเปื้อนลงใน body diagram
-
Swab จมูก 2 ข้าง เพื่อประเมิน internal contamination ของปอด
Decontamination area
- ทำการ decontaminate (หลัง ABC resuscitation) ถอดเสื้อผ้าของผู้ป่วย ผ้าปูเตียง ผ้าห่ม ใส่ถุงพลาสติกและให้ผู้ช่วยเปลี่ยนถุงมือหลังจากที่สัมผัสของที่อาจจะปนเปื้อนรังสี
- ให้ decontaminate แผลเป็นอันดับแรก โดยปิดบริเวณรอบแผลด้วยวัสดุกันน้ำ ให้ irrigation ด้วย NSS ซ้ำๆโดยวัดปริมาณรังสีดูแต่ละครั้งที่ล้าง (เปลี่ยนที่ปิดรอบแผลด้วยทุกครั้ง) ถ้าปริมาณรังสียังสูงตลอดอาจต้องพิจารณา debridement เนื้อเยื่อออก หลังจากทำแผลแล้วให้ปิดแผลด้วยวัสดุกันน้ำ
- ทำ decontaminate ช่องต่างๆของร่างกายที่สงสัยปนเปื้อน เช่น แปรงฟัน, บ้วนปากหลายๆครั้ง, กลั้วคอด้วย 3% hydrogen peroxide solution, gastric lavage, eye irrigation จาก inner canthus สู่ outer canthus, external ear rinsing เป็นต้น
- ทำ decontaminate ผิวหนัง โดยใช้น้ำอุ่น (ไม่ใช้น้ำเย็นหรือร้อน) ไหลผ่านผิวหนัง (ระวังไม่ให้น้ำกระเด็น) และถูด้วยแปรงขนอ่อนหรือฟองน้ำ (ระวังไม่ถูรุนแรงจนเกิดแผลถลอก) ถ้ายังล้างได้ไม่มีประสิทธิภาพพอ ให้ใช้สบู่ที่ neutral pH (อาจใช้ sodium hypochlorite dilute 1:10 แทน) ถู 3-4 นาที ล้าง 2-3 นาที เช็ดให้แห้ง ถ้าวัดปริมาณรังสีลดลงให้ทำซ้ำอีก
- ผมหรือขน ถ้าล้างด้วยแชมพูหลายๆครั้งไม่ได้ผล อาจจะตัดออก (ไม่ให้โกน) และระวังน้ำไหลเข้าตา จมูก หู ปาก
- น้ำที่เกิดจากการล้างเมื่อปล่อยลงสู่ระบบระบายน้ำปกติถือว่ามีปริมาณรังสีน้อยมากๆ
- ผู้ป่วยที่ทำการ decontaminate จน radiation ต่ำกว่า 2 เท่าของ background level แล้วให้ย้ายออกจาก decontamination area ด้วย stretcher สะอาด
การดูแลผู้ป่วยที่ปนเปื้อนรังสี
- ประเมิน primary (อีกครั้ง) และ secondary survey ประเมิน AMPLE history รวมถึงประวัติการตรวจทาง nuclear medicine
- ตรวจ CBC เพื่อดู absolute lymphocyte counts ทุก 6 ชั่วโมง x 48 ชั่วโมง (เมื่อสงสัย total body irradiation) ดูการลดลงของ lymphocyte count เทียบกับ diagram, Urinalysis
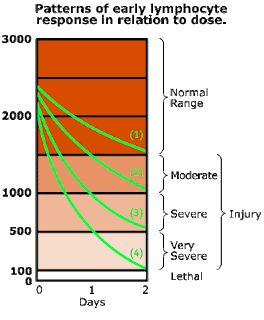 |
| Classical Andrews lymphocyte depletion curves curve 1 - 3.1 Gy; curve 2 - 4.4 Gy; curve 3 - 5.6 Gy; curve 4 - 7.1 Gy; ภาพจาก orau.gov/reacts |
- ทำ cytogenetic analysis ดู chromosomal aberrations (dicentrics)
- ตรวจ UA
- ตรวจ amylase, CRP วันละครั้ง x 3 วัน
- เก็บตัวอย่างจากบริเวณที่สงสัยปนเปื้อนภายนอก ได้แก่ nostril, ear, mouth, wound
- ในรายที่สงสัย internal contamination ให้เก็บ urine 24-hour x 4 วัน, feces x 4 วัน
- ส่งผู้ป่วยขึ้นห้องด้วย stretcher สะอาดและโดยบุคลากรที่ไม่เกี่ยวข้องกับการ decontaminate และ RSO จะตรวจสอบผู้ป่วยและ stretcher ครั้งสุดท้ายก่อนเข้าห้อง
การรักษา Radiation
injury
Local Radiation Injury ส่วนใหญ่จะเป็นแผลที่มือ โดยที่ไม่มีประวัติอุบัติเหตุไฟไหม้หรือโดยสารเคมีมาก่อน
(มีอาการในสัปดาห์ที่ 1-4 ตามลำดับ:
แดงชั่วครู่ คัน; ผิวแดง ขนร่วง;
ปวด บวม; แห้ง กรัง
dry/wet desquamation, ulcer) ต่างจากแผลไฟไหม้คือ จะมีอาการแดงเพียงไม่นาน
แต่อาการปวดจะเกิดช้าแต่ยาวนาน
Whole body irradiation/Acute radiation
syndrome
เกิดจากการได้รับ Gamma
dose > 2 Gy (neutron irradiation พบได้น้อยมาก; หรือจาก internal contaminate ของ alpha, beta radiation) โดยทั่วไปจะเกิดอาการภายใน 24 ชั่วโมง โดยเริ่มจาก Prodromal
phase อาจเกิดอาการ < 2 ชั่วโมงหรือ >
12 ชั่วโมง ขึ้นกับ dose ที่ได้รับ จะมีอาการเบื่ออาหาร
คลื่นไส้ อาเจียน อ่อนเพลีย ท้องเสีย อาจจะมีไข้ เหงื่อออก ปวดศีรษะ จะมีอาการประมาณ
24-48 ชั่วโมงแล้วเข้าสู่ Latent phase อาการจะกลับมาปกติ ระยะนี้อาจยาว 2-3 สัปดาห์ (<
4 Gy) หรือสั้น 2-3 ชั่วโมง (> 15
Gy) แล้วเข้าสู่ระยะ Manifest illness phase จะแสดงอาการ syndromes ต่างๆให้เห็น ได้แก่
- Hematopoietic syndrome: (> 2 Gy) จะเริ่มจากการลดลงอย่างรวดเร็วของ lymphocyte รวมถึง neutrophil, platelet โดยลดต่ำสุดที่ประมาณ 30 วัน (RBC ลดลงด้วยแต่ไม่มาก) ทำให้เกิด pancytopenia และ immunosuppression เกิด bleeding และ infection
- Gastrointestinal syndrome (> 6 Gy) จะมี N/V, diarrhea อย่างรวดเร็วภายในไม่กี่ชั่วโมง และมี latent phase < 1 สัปดาห์ แล้วกลับมามี GI symptoms อย่างรุนแรง มีการสูญเสีย mucosal barrier ทำให้เสีย fluid ปริมาณมากและ septicemia และมี hematopoietic syndrome ที่เกิดเร็วและรุนแรงกว่าร่วมด้วย
- CVS/CNS syndrome (> 30 Gy) มีอาการร่วมกันทั้ง 3 syndromes มี N/V, bloody diarrhea, prostration, irreversible hypotension ทันที แล้วมีอาการ confusion, ataxia, tremor, seizure ตามมาในเวลาไม่กี่ชั่วโมง lymphocyte จะลดลงเกือบเป็นศูนย์ ผู้ป่วยจะเสียชีวิตภายใน 72 ชั่วโมง
*** ถ้าได้รับ > 9 Gy จะมีอาการทาง pulmonary ร่วมด้วยได้แก่ pneumonitis,
fibrosis, interstitial edema
Treatment
- รักษาตามอาการ ได้แก่ 5-HT3 blocker (ondansetron 10 mg IV q 4-6 h; 8 mg PO tid), paracetamol, opioid; หลีกเลี่ยง NSAIDs ถ้ารับรังสี > 5 Gy
- ในรายที่มี vomiting, diarrhea ภายใน 2 ชั่วโมง (คาดว่า > 2 Gy) ให้ตรวจ HLA typing ไว้เพราะจะเกิด pancytopenia ตามมา
- ในรายที่ไม่มีอาการเป็นเวลา 24 ชั่วโมง น่าจะได้รับรังสี < 1 Gy ให้กลับบ้านได้ ในรายอื่นๆให้ดูการลดลงของ lymphocyte เทียบกับ diagram
- พิจารณาการรักษาได้แก่ G-CSF, LPB transfusion, prophylactic ATB (anti-HSV, ATB, antifungal, anti-VZV, anti-PCP, monitor CMV reactivation), stem cell transfusion, HLA typing (WBC, platelet transfusion)
- ในรายที่สงสัย internal contamination อาจทำ decontamination เช่น gastric lavage, laxative, bronchopulmonary lavage และปรึกษาผู้เชี่ยวชาญในการ decorporation treatment (เช่น potassium iodine ใน radioiodine exposure ภายใน 1-12 ชั่วโมง, PTU หลัง 12 ชั่วโมง; Ca-DTPA, Zn-DTPA ใน alpha contamination เช่น Pu-239 ภายใน 1-2 ชั่วโมง)
Ref: tintinalli ed8th,
REACTs
ไม่มีความคิดเห็น:
แสดงความคิดเห็น